wera Rodsawang / Getty Images
Βασικές επιλογές
- Ένα νέο εμβόλιο messenger RNA (mRNA) έγινε το πρώτο εμβόλιο COVID-19 που έχει εγκριθεί για επείγουσα χρήση στις Ηνωμένες Πολιτείες
- Οι ερευνητές επεξεργάζονται 10 διαφορετικά υπάρχοντα μοντέλα εμβολίων για τη δημιουργία εμβολίων COVID-19
- Ένα εμβόλιο πρέπει να είναι τουλάχιστον 70% αποτελεσματικό για την εξάλειψη του COVID-19
- Η ταχεία παρακολούθηση ενός εμβολίου σημαίνει παράκαμψη διασφαλίσεων
Ο αγώνας για την εξεύρεση ασφαλούς και αποτελεσματικού εμβολίου για το COVID-19 (νόσος κοραναϊού 2019) δεν έχει προηγούμενο στο σύγχρονο ιατρικό ιστορικό. Όχι από την πανδημία του AIDS εάν η δεκαετία του 1980 και του 90 έχουν επιστήμονες, κυβερνήσεις και επιχειρήσεις συναντηθούν σε μια συντονισμένη προσπάθεια να μοιραστούν γνώσεις και πόρους που μπορεί κάποια μέρα να οδηγήσουν στην ανάπτυξη ενός πλήρως προστατευτικού εμβολίου.
Όπως και με την πανδημία του AIDS, υπάρχουν πολλά που οι επιστήμονες πρέπει να μάθουν για τον ιό.
Αλλά υπάρχει ελπίδα. Από τον Δεκέμβριο του 2020, δεν υπήρχαν λιγότεροι από 233 υποψήφιοι εμβολίων στην ενεργή ανάπτυξη στη Βόρεια Αμερική, την Ευρώπη και την Ασία, με στόχο να διαθέσουν τουλάχιστον έναν πλήρως στην αγορά έως το 2021.
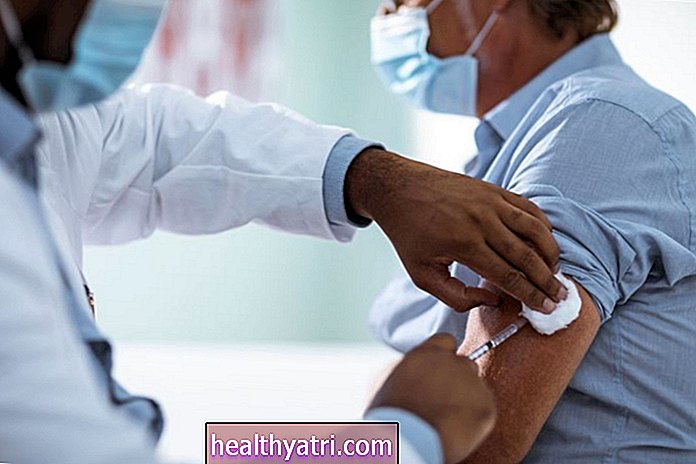
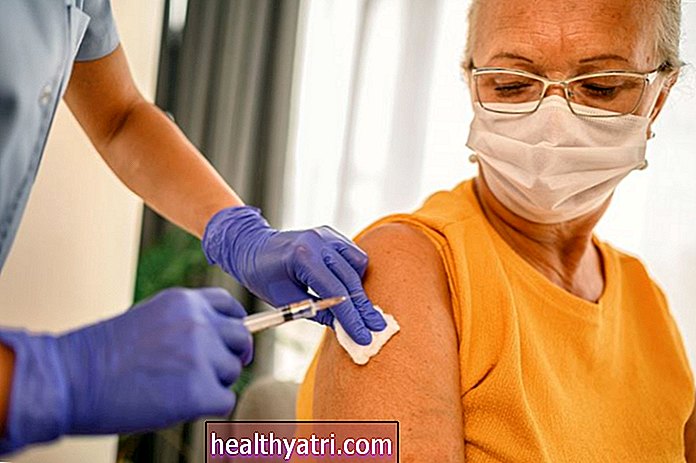
Στις 11 Δεκεμβρίου, η Υπηρεσία Τροφίμων και Φαρμάκων (FDA) χορήγησε άδεια έκτακτης ανάγκης για υποψήφιο εμβόλιο COVID ‑ 19 που αναπτύχθηκε από την Pfizer και τη BioNTech. Αυτή η χρήση έκτακτης ανάγκης εγκρίνεται για άτομα ηλικίας 16 ετών και άνω. Ένας άλλος υποψήφιος εμβόλιο COVID-19 από τη Moderna έλαβε άδεια έκτακτης ανάγκης στις 18 Δεκεμβρίου. Και τα δύο εμβόλια είναι νέα εμβόλια messenger RNA (mRNA) που φέρουν γενετικές οδηγίες για τα ανοσοκύτταρά μας για να αποτελούν μέρος μιας πρωτεΐνης που ενεργοποιεί μια ανοσοαπόκριση στο COVID -19.
Γιατί αυτό έχει σημασία
Όσο τρομακτικές και οι προκλήσεις μπορεί να φανούν, ένα εμβόλιο παραμένει ο πιο αποτελεσματικός τρόπος για την πρόληψη των παγκόσμιων αποκλεισμών και των μέτρων κοινωνικής απόστασης που καθόρισαν την πρώιμη πανδημία COVID-19.
Στόχοι και προκλήσεις
Το ίδιο το χρονοδιάγραμμα θέτει τεράστιες προκλήσεις. Δεδομένου ότι τα εμβόλια χρειάζονται κατά μέσο όρο 10,71 χρόνια για να αναπτυχθούν από την έναρξη της προκλινικής έρευνας έως τις τελικές κανονιστικές εγκρίσεις, οι επιστήμονες είναι επιφορτισμένοι με τη συμπίεση του χρονοδιαγράμματος με τρόπο που σε μεγάλο βαθμό δεν ακούγεται στην έρευνα εμβολίων.
Προκειμένου ένα εμβόλιο να θεωρηθεί βιώσιμο, πρέπει να είναι ασφαλές, φθηνό, σταθερό, να κατασκευάζεται εύκολα σε κλίμακα παραγωγής και να χορηγείται εύκολα σε όσο το δυνατόν περισσότερα από τα 7,8 δισεκατομμύρια άτομα που ζουν στον πλανήτη.
Ταυτόχρονα, εάν ένα εμβόλιο πρόκειται να τερματίσει την πανδημία, θα πρέπει να έχει υψηλό επίπεδο αποτελεσματικότητας, ακόμη υψηλότερο από αυτό του εμβολίου γρίπης. Οτιδήποτε λιγότερο από αυτό μπορεί να μετριάσει την εξάπλωση των λοιμώξεων, αλλά να μην σταματήσει.
Μόνο το 6% των εμβολίων που αναπτύσσονται πραγματοποιούνται από την προκλινική έρευνα έως την απελευθέρωση της αγοράς.
Αποτελεσματικότητα εμβολίου
Σύμφωνα με τον Παγκόσμιο Οργανισμό Υγείας (ΠΟΥ), προκειμένου ένα εμβόλιο να εξαλείψει πλήρως το COVID-19, πρέπει να είναι τουλάχιστον 70% αποτελεσματικό σε πληθυσμιακή βάση και να παρέχει συνεχή προστασία για τουλάχιστον ένα έτος. Σε αυτό το επίπεδο, ο ιός θα ήταν λιγότερο ικανός να μεταλλαχθεί καθώς περνά από άτομο σε άτομο και πιθανότερο να προκαλέσει ανοσία σε αγέλες (όπου μεγάλοι τομείς του πληθυσμού αναπτύσσουν ανοσολογική αντίσταση στον ιό).
Αυτά τα σημεία αναφοράς είναι απίστευτα φιλόδοξα, αλλά όχι αδύνατα.
Με αποτελεσματικότητα 60%, η ΠΟΥ υποστηρίζει ότι θα εξακολουθούν να εμφανίζονται κρούσματα και ότι η ασυλία των κοπαδιών δεν θα δημιουργηθεί αρκετά επιθετικά για να τερματίσει την πανδημία.
Ένα εμβόλιο COVID-19 με αποτελεσματικότητα 50%, ενώ είναι ευεργετικό για άτομα υψηλού κινδύνου, ούτε θα αποτρέψει τις επιδημίες ούτε θα μειώσει το άγχος στα συστήματα υγείας πρώτης γραμμής σε περίπτωση εμφάνισης εστίας.
Η αποτελεσματικότητα του εμβολίου γρίπης, για παράδειγμα, ήταν μικρότερη από 45% κατά τη διάρκεια της περιόδου γρίπης 2019-2020, σύμφωνα με τα Κέντρα Ελέγχου και Πρόληψης Νοσημάτων (CDC). Μερικά από τα μεμονωμένα συστατικά του εμβολίου ήταν μόνο 37% αποτελεσματικά.
Εμβόλια mRNA για COVID-19
Η Pfizer ανακοίνωσε στις 18 Νοεμβρίου ότι η δοκιμή της φάσης III για το εμβόλιο παρουσίασε 95% αποτελεσματικότητα έναντι του COVID-19. Η Moderna ανακοίνωσε στις 30 Νοεμβρίου ότι η δοκιμή της φάσης III του εμβολίου έδειξε 94% αποτελεσματικότητα έναντι του COVID-19 συνολικά και επίσης 100% αποτελεσματικότητα κατά της σοβαρής νόσου Η αξιολόγηση από ομοτίμους εξακολουθεί να εκκρεμεί για αυτές τις δοκιμές.
Οι υγειονομικές αρχές μπορούν να εγκρίνουν ένα εμβόλιο με λιγότερο από τη βέλτιστη αποτελεσματικότητα εάν τα οφέλη (ιδιαίτερα για τους ηλικιωμένους και τους φτωχούς) υπερτερούν των κινδύνων.
Κόστος
Ένα εμβόλιο δεν μπορεί να θεωρηθεί βιώσιμο εάν δεν είναι προσιτό.
Σε αντίθεση με το εμβόλιο της γρίπης, το οποίο παράγεται μαζικά με την έγχυση αυγών κοτόπουλου με τον ιό, ούτε το COVID-19 ούτε κανένα από τα ξαδέρφια του κοροναϊού (όπως το SARS και το MERS) μπορούν να αναπαραχθούν σε αυγά. Επομένως, απαιτείται μια εντελώς νέα τεχνολογία παραγωγής για να ταιριάζει με τον όγκο παραγωγής του ετήσιου εμβολίου κατά της γρίπης, εκ των οποίων πάνω από 190 εκατομμύρια δόσεις παρέχονται στις ΗΠΑ κάθε χρόνο.
Νέα γενετικά εμβόλια, συμπεριλαμβανομένων των υποψηφίων εμβολίων Pfizer-BioNTech και Moderna, αναπτύσσονται σε δοκιμαστικούς σωλήνες ή δεξαμενές. Δεν χρειάζεται να αναπτυχθούν σε αυγά ή κύτταρα, κάτι που εξοικονομεί χρόνο και κόστος στην ανάπτυξη. Παρόλο που, είναι η πρώτη φορά που θα παραχθούν μαζικά, τόσο πλήρες κόστος και πολλά logistics είναι ακόμα άγνωστα.
Οι ΗΠΑ έχουν συμβόλαια για την αγορά δόσεων των υποψηφίων εμβολίων mRNA από την Pfizer-BioNTech και τη Moderna, αλλά το κόστος και η προσβασιμότητα αυτών των εμβολίων και άλλων σε πολλές χώρες σε όλο τον κόσμο δεν είναι ακόμη καθορισμένο.
Η αμερικανική κυβέρνηση έχει συνάψει σύμβαση με την Pfizer και τη BioNTech για μια αρχική παραγγελία 100 εκατομμυρίων δόσεων για 1,95 δισεκατομμύρια δολάρια και τα δικαιώματα να αποκτήσουν έως και 500 εκατομμύρια πρόσθετες δόσεις. Όσοι λαμβάνουν το εμβόλιο το λαμβάνουν δωρεάν. Το εμβόλιο έχει επίσης λάβει άδεια χρήσης έκτακτης ανάγκης στο Ηνωμένο Βασίλειο, το Μπαχρέιν, τη Σαουδική Αραβία, τον Καναδά και το Μεξικό.
Η ομοσπονδιακή κυβέρνηση έχει συνάψει συμβόλαιο 1,5 δισεκατομμυρίων δολαρίων με τη Moderna για 100 εκατομμύρια δόσεις του εμβολίου και την επιλογή να αποκτήσει επιπλέον 400 εκατομμύρια δόσεις (Έχει ήδη ζητήσει επιπλέον 100 εκατομμύρια). Βοήθησε επίσης να χρηματοδοτήσει την ανάπτυξή της με συμβόλαιο 955 εκατομμυρίων δολαρίων, φτάνοντας το αρχικό σύνολο σε 2,48 δισεκατομμύρια δολάρια. Εάν λάβει άδεια έκτακτης ανάγκης, θα δοθεί επίσης σε άτομα στις ΗΠΑ δωρεάν.
Κατανομή
Μετά την ανάπτυξη των εμβολίων COVID-19, η επόμενη πρόκληση είναι να τα διανείμει δίκαια, ειδικά εάν η παραγωγική ικανότητα είναι περιορισμένη. Αυτό απαιτεί εκτεταμένη επιδημιολογική έρευνα για να προσδιοριστεί ποιοι πληθυσμοί διατρέχουν τον μεγαλύτερο κίνδυνο ασθένειας και θανάτου.
Προκειμένου να παρακάμψουν αυτές τις ανησυχίες, ορισμένοι εμπειρογνώμονες συνέστησαν τη χρηματοδότηση σε δοκιμασμένα μοντέλα εμβολίων που είναι πιο πιθανό να είναι κλιμακωτά και όχι πειραματικά, τα οποία ενδέχεται να απαιτούν δισεκατομμύρια δολάρια σε διαρθρωτικές επενδύσεις πριν ακόμη γίνει η πρώτη κατανομή του εμβολίου. παράγεται.
Ωστόσο, πραγματοποιήθηκαν σημαντικές επενδύσεις σε πειραματικές, ακόμη και αν θέτουν προκλήσεις για τη μαζική διανομή, συμπεριλαμβανομένων πιθανών δαπανών και απαιτήσεων θερμοκρασίας εξαιρετικά κρύου για το εμβόλιο Pfizer-BioNTech που χρειάζονται εξειδικευμένους καταψύκτες.
Η Pfizer και η BioNTech προβάλλουν παγκόσμια παραγωγή έως 50 εκατομμυρίων δόσεων το 2020 και έως 1,3 δισεκατομμυρίων δόσεων έως το τέλος του 2021. Η Moderna προβάλλει παραγωγή περίπου 20 εκατομμυρίων δόσεων έτοιμων να αποσταλούν στις ΗΠΑ μέχρι το τέλος του 2020 και παγκόσμια παραγωγή 500 εκατομμυρίων έως 1 δισεκατομμυρίου δόσεων το 2021.
Ηθικά διλήμματα
Η ταχεία παρακολούθηση ενός εμβολίου ελαχιστοποιεί ορισμένους από τους ελέγχους και τις ισορροπίες που έχουν σχεδιαστεί για να διατηρούν τα άτομα ασφαλή. Αυτό δεν σημαίνει ότι είναι αδύνατο. Απαιτεί απλώς μεγαλύτερη εποπτεία από ρυθμιστικούς φύλακες όπως ο ΠΟΥ, τα Εθνικά Ινστιτούτα Υγείας (NIH), ο Ευρωπαϊκός Οργανισμός Φαρμάκων (EMA) και η Κινεζική Υπηρεσία Τροφίμων και Φαρμάκων (CFDA), μεταξύ άλλων, για να διασφαλιστεί ότι η έρευνα διεξάγεται με ασφάλεια και ηθικά.
Ακόμη και με μεγαλύτερη κανονιστική εποπτεία, ο αγώνας για την παραγωγή ενός εμβολίου έτοιμου για αγορά εντός δύο ετών έχει προκαλέσει ανησυχίες μεταξύ των ηθικών που υποστηρίζουν ότι δεν μπορείτε να αναπτύξετε ένα εμβόλιο γρήγορακαιμε ασφάλεια.
Οι «μελέτες πρόκλησης», για παράδειγμα, περιλαμβάνουν τη στρατολόγηση προηγουμένως μη μολυσμένων, υγιών, νεαρών ενηλίκων που εκτίθενται άμεσα στο COVID-19 μετά από εμβολιασμό με το υποψήφιο εμβόλιο. Εάν ένα εμβόλιο πρόκλησης αποδειχθεί ασφαλές και αποτελεσματικό σε αυτό το χαμηλού κινδύνου ομάδα, το επόμενο βήμα θα ήταν η πρόσληψη ενηλίκων υψηλότερου κινδύνου σε μια παραδοσιακή διπλή τυφλή δοκιμή. Ενώ προκλήσεις όπως αυτές χρησιμοποιούνται με λιγότερο θανατηφόρες ασθένειες, όπως η γρίπη, η εκούσια έκθεση του ατόμου στο COVID-19 είναι σημαντικά επικίνδυνη.
Καθώς η έρευνα COVID-19 μετακινείται από προκλινικές μελέτες σε μεγαλύτερες ανθρώπινες δοκιμές, διλήμματα σαν αυτά θα ασκήσουν πιέσεις στις ρυθμιστικές αρχές για να αποφασίσουν ποιοι κίνδυνοι σε αυτό το νέο σύνορο είναι «αποδεκτοί» και ποιοι όχι.
Από πού να αρχίσω
Οι επιστήμονες δεν ξεκινούν από την αρχή όταν αναπτύσσουν τα μοντέλα εμβολίων COVID-19 (που ονομάζονται πλατφόρμες). Δεν υπάρχουν μόνο αποτελεσματικά εμβόλια που βασίζονται σε σχετικούς ιούς, αλλά πειραματικά που έχουν δείξει μερική προστασία έναντι κοροναϊών όπως το MERS και το SARS.
Το COVID-19 ανήκει σε μια μεγάλη ομάδα ιών που ονομάζονται RNA ιοί που περιλαμβάνουν τον Έμπολα, την ηπατίτιδα C, τον HIV, τη γρίπη, την ιλαρά, τη λύσσα και μια σειρά άλλων λοιμωδών ασθενειών. Αυτά αναλύονται περαιτέρω σε:
- Ιοί RNA ομάδας IV: Σε αυτούς περιλαμβάνονται οι κοροναϊοί, οι ιοί της ηπατίτιδας, οι φλαβοϊοί (που σχετίζονται με τον κίτρινο πυρετό και τον πυρετό του Δυτικού Νείλου), τον ιό της πολιομυελίτιδας και τους ρινοϊούς (ένας από τους διάφορους ιούς του κρυολογήματος
- Coronaviridae: Μια οικογένεια ιών RNA ομάδας IV που περιλαμβάνουν τέσσερα στελέχη κοροναϊού που συνδέονται με το κοινό κρυολόγημα και τρία που προκαλούν σοβαρή αναπνευστική νόσο (MERS, SARS και COVID-19)
Η γνώση από αυτούς τους ιούς, όσο μικρή και αν είναι, μπορεί να παρέχει στους ερευνητές τα στοιχεία που απαιτούνται για τη δημιουργία και τη δοκιμή των πλατφορμών τους. Ακόμα κι αν μια πλατφόρμα αποτύχει, μπορεί να κατευθύνει τους ερευνητές προς την κατεύθυνση πιο βιώσιμων.
Ακόμη και ανάμεσα στους πολλούς ιούς RNA της ομάδας IV, μόνο λίγα εμβόλια (πολιομυελίτιδα, ερυθρά, ηπατίτιδα Α, ηπατίτιδα Β) έχουν αναπτυχθεί από το πρώτο εμβόλιο κίτρινου πυρετού το 1937. Μέχρι στιγμής, δεν υπάρχουν εμβόλια για κοροναϊούς που έχουν εγκριθεί πλήρως και διαθέτουν άδεια στις Ηνωμένες Πολιτείες.
Μοντέλα για την ανάπτυξη εμβολίων
Ο αγώνας για την εξεύρεση αποτελεσματικού εμβολίου COVID-19 συντονίζεται σε μεγάλο βαθμό από τον ΠΟΥ και τους παγκόσμιους εταίρους, όπως ο πρόσφατα σχηματισμένος Coalition for Epidemic Preparedness Innovations (CEPI). Ο ρόλος αυτών των οργανισμών είναι να επιβλέπουν το ερευνητικό τοπίο έτσι ώστε οι πόροι να μπορούν να κατευθύνονται στους πιο υποσχόμενους υποψηφίους.
Η CEPI περιέγραψε τις διάφορες πλατφόρμες που είναι διαθέσιμες για να αναπτυχθεί το COVID-19. Μερικά είναι ενημερωμένα μοντέλα με βάση τα εμβόλια Salk και Sabin της δεκαετίας του 1950 και του 60 Άλλοι είναι εμβόλια επόμενης γενιάς που βασίζονται σε γενετική μηχανική ή νέα συστήματα παράδοσης (που ονομάζονται φορείς) για να στοχεύουν αναπνευστικά κύτταρα.
πρωτεϊνικά εμβόλια
Υπάρχουν οφέλη και μειονεκτήματα σε καθεμία από τις προτεινόμενες πλατφόρμες. Μερικοί από τους τύπους εμβολίων παρασκευάζονται εύκολα σε κλίμακα παραγωγής, αλλά είναι πιο γενικευμένοι στην απόκρισή τους (και, ως εκ τούτου, είναι λιγότερο πιθανό να φτάσουν τα ποσοστά αποτελεσματικότητας που απαιτούνται για τον τερματισμό της πανδημίας). Άλλα νεότερα μοντέλα μπορεί να προκαλέσουν ισχυρότερη ανταπόκριση, αλλά λίγα είναι γνωστά για το τι μπορεί να κοστίσει το εμβόλιο ή αν μπορεί να παραχθεί σε παγκόσμια κλίμακα.
Από τις 10 πλατφόρμες εμβολίων που περιγράφονται από το CEPI, πέντε δεν έχουν παράγει ποτέ ένα βιώσιμο εμβόλιο στον άνθρωπο. Ωστόσο, ορισμένοι (όπως η πλατφόρμα εμβολίων DNA) έχουν δημιουργήσει αποτελεσματικά εμβόλια για τα ζώα.
Διαδικασία ανάπτυξης εμβολίων
Ακόμα κι αν τα στάδια της ανάπτυξης εμβολίων συμπιέζονται, η διαδικασία με την οποία εγκρίνονται τα εμβόλια COVID-19 θα παραμείνει περίπου η ίδια. Τα στάδια μπορούν να αναλυθούν ως εξής:
- Προκλινικό στάδιο
- Κλινική ανάπτυξη
- Κανονιστική επανεξέταση και έγκριση
- Βιομηχανοποίηση
- Ελεγχος ποιότητας
Το προκλινικό στάδιο είναι η περίοδος κατά την οποία οι ερευνητές συγκεντρώνουν δεδομένα σκοπιμότητας και ασφάλειας, μαζί με στοιχεία από προηγούμενες μελέτες, για υποβολή σε κυβερνητικές ρυθμιστικές αρχές για έγκριση δοκιμών. Στις Ηνωμένες Πολιτείες, το FDA επιβλέπει αυτήν τη διαδικασία. Άλλες χώρες ή περιοχές έχουν τους δικούς τους ρυθμιστικούς φορείς.
Η κλινική ανάπτυξη είναι το στάδιο κατά το οποίο διεξάγεται πραγματική έρευνα σε ανθρώπους. Υπάρχουν τέσσερις φάσεις:
- Η φάση I στοχεύει να βρει την καλύτερη δόση με τις λιγότερες παρενέργειες. Το εμβόλιο θα εξεταστεί σε μια μικρή ομάδα με λιγότερους από 100 συμμετέχοντες. Περίπου το 70% των εμβολίων το ξεπερνούν αυτό το αρχικό στάδιο.
- Η Φάση ΙΙ επεκτείνει τις δοκιμές σε αρκετές εκατοντάδες συμμετέχοντες με βάση τη δόση που θεωρείται ασφαλής. Η ανάλυση των συμμετεχόντων θα ταιριάζει με τη γενική δημογραφία των ατόμων που διατρέχουν κίνδυνο COVID-19. Περίπου το ένα τρίτο υποψήφιοι της Φάσης II θα φτάσουν στη Φάση III.
- Η Φάση ΙΙΙ περιλαμβάνει χιλιάδες συμμετέχοντες σε πολλαπλούς ιστότοπους που επιλέγονται τυχαία είτε για να πάρουν το πραγματικό εμβόλιο είτε ένα εικονικό φάρμακο. Αυτές οι μελέτες τυπικά είναι τυφλές έτσι ώστε ούτε οι ερευνητές ούτε οι συμμετέχοντες να γνωρίζουν ποιο εμβόλιο χορηγείται. Αυτό είναι το στάδιο όπου τα περισσότερα εμβόλια αποτυγχάνουν.
- Η φάση IV πραγματοποιείται μετά την έγκριση του εμβολίου και συνεχίζεται για αρκετά χρόνια για την αξιολόγηση της πραγματικής αποτελεσματικότητας και ασφάλειας του εμβολίου. Αυτή η φάση είναι επίσης γνωστή ως "επιτήρηση μετά την κυκλοφορία".
Εμβόλια COVID-19: Μείνετε ενημερωμένοι σχετικά με τα διαθέσιμα εμβόλια, ποιος μπορεί να τα πάρει και πόσο ασφαλή είναι.
Συγχρονισμός
Όσο απλή και αν είναι η διαδικασία, υπάρχουν πολλά πράγματα πέρα από την αποτυχία του εμβολίου που μπορούν να προσθέσουν μήνες ή χρόνια στη διαδικασία. Μεταξύ αυτών είναι ο συγχρονισμός. Παρόλο που ένας υποψήφιος εμβολίου πρέπει ιδανικά να δοκιμαστεί κατά τη διάρκεια μιας ενεργού εστίας, μπορεί να είναι δύσκολο να γνωρίζουμε πού ή πότε μπορεί να συμβεί κάποιος.
Ακόμα και σε περιοχές που έχουν πληγεί σοβαρά, όπως η Νέα Υόρκη και η Γουχάν, στην Κίνα, όπου επικρατεί περαιτέρω επιδημία, αξιωματούχοι δημόσιας υγείας μπορούν να παρέμβουν για να αποτρέψουν ασθένειες με μέτρα όπως το να απαιτούν οι άνθρωποι να αυτοαπομονωθούν ξανά. Αυτό είναι σημαντικό για τη διατήρηση της υγείας των ανθρώπων, αλλά μπορεί να επεκτείνει τις δοκιμές εμβολίων για ολόκληρη την εποχή ή το χρόνο.
Υποψήφιοι εμβολίων στον αγωγό
Από τον Δεκέμβριο του 2020, 56 υποψήφιοι εμβολίων έχουν εγκριθεί για κλινική έρευνα, ενώ πάνω από 165 βρίσκονται σε προκλινικά στάδια αναμένοντας την έγκριση των κανονιστικών ρυθμίσεων.
Από τις πλατφόρμες που έχουν εγκριθεί για δοκιμή, τα απενεργοποιημένα εμβόλια είναι από τα πιο κοινά. Αυτό περιλαμβάνει πρωτεϊνικές υπομονάδες, οι οποίες χρησιμοποιούν αντιγόνα (συστατικά που διεγείρουν καλύτερα το ανοσοποιητικό σύστημα) αντί για ολόκληρο τον ιό και αδρανοποιημένα εμβόλια ολόκληρων κυττάρων, μερικά από τα οποία χρησιμοποιούν παράγοντες ενίσχυσης όπως το αλουμίνιο για να αυξήσουν την απόκριση αντισωμάτων.
Τα εμβόλια RNA και DNA αντιπροσωπεύονται επίσης καλά, όπως και εμβόλια με φορέα που χρησιμοποιούν απενεργοποιημένους ψυχρούς ιούς για μεταφορά φορέων εμβολίου απευθείας στα κύτταρα.
Πρόσθετες πλατφόρμες περιλαμβάνουν σωματίδια που μοιάζουν με ιούς, εμβολιασμένα εμβόλια σε συνδυασμό με κύτταρα που παρουσιάζουν αντιγόνα και ένα ζωντανό εξασθενημένο εμβόλιο που χρησιμοποιούν μια εξασθενημένη, ζωντανή μορφή COVID-19 για να διεγείρει μια ανοσοαπόκριση.
(Ηνωμένο Βασίλειο)
(Κίνα)
(Ηνωμένες Πολιτείες)
(Ηνωμένες Πολιτείες)
(Ηνωμένες Πολιτείες)
(Κίνα)
(Κίνα)
(Κίνα)
(Ηνωμένες Πολιτείες)
(Κίνα)
(Ηνωμένες Πολιτείες)






-interactions.jpg)

-to-treat-bedwetting-children.jpg)